<<FENÓMENO MICROBIANO CARACTERIZADO POR UNA RESPUESTA INFLAMATORIA A LA PRESENCIA DE MICROORGANISMOS O LA INVASIÓN DE TEJIDOS ESTÉRILES DEL HUÉSPED POR DICHOS MICROORGANISMOS>>
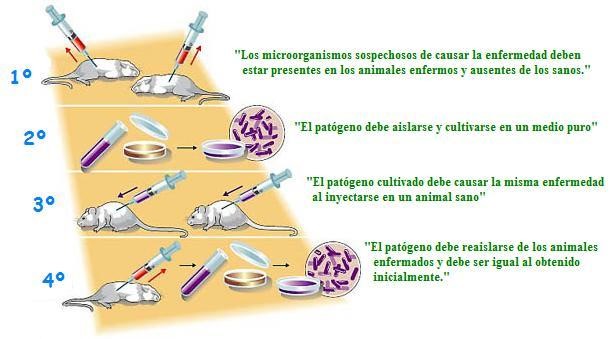
Louis Pasteur demostró en 1880 que las bacterias eran la causa de muchas enfermedades. Al mismo tiempo, el médico alemán Robert Koch estableció las condiciones que debía cumplir una enfermedad para ser considerada infecciosa, a las que se llamó «postulados de Koch”.
COMENSALISMO VS INFECCION:
Comensalismo: Aunque todos los organismos pluricelulares son colonizados en algún grado por especies exteriores, la inmensa mayoría de estas habitan en una relación simbiótica o sin consecuencias para el anfitrión. Un ejemplo son las distintas especies de estafilococos existentes en la piel humana. Algunas características de las infecciones son el dolor, el edema y el enrojecimiento.
La infección activa es el efecto de una lucha en la cual el microorganismo infectante trata de utilizar los recursos del anfitrión para multiplicarse a su costa.
PATOGENIA DE LA INFECCIÓN:
El hospedador mamífero posee varios estratos de mecanismos de defensa endógenos que sirven para prevenir una invasión microbiana, limitar la proliferación de microbios dentro del hospedador y retener o erradicar microbios invasores. Incluyen las defensas de sitio específico que funcionan a nivel hístico y asimismo componentes que circulan con libertad en la totalidad del cuerpo, en la sangre y la linfa. Las defensas sistémicas del hospedador se incorporan de manera invariable en un sitio de infección, un proceso que se inicia inmediatamente después que se introducen microbios en un área estéril del cuerpo. La función de barrera no se limita sólo a características físicas: las células de barrera del hospedador pueden secretar sustancias que limitan la proliferación microbiana o evitan la invasión.
La barrera física más extensa es la piel. Además la piel aloja su flora residente propia que puede bloquear la fijación e invasión de microbios no comensales. Los microbios también se controlan por acción de sustancias químicas que secretan las glándulas sebáceas y el desprendimiento constante de células epiteliales.
La microflora endógena comprende sobre todo microbios aerobios grampositivos que pertenecen a los géneros Staphylococcus y Streptococcus, estos microorganismos, junto con otras Enterobacteriaceae y levaduras pueden aislarse de las regiones infraumbilicales del cuerpo.
Una vez que penetran microbios en un compartimiento o tejido del cuerpo estéril, actúan defensas del hospedador adicionales para limitar o eliminar a estos patógenos. Al principio funcionan varias defensas del hospedador primitivas y relativamente inespecíficas para contener el nido de infección, que puede incluir microbios y asimismo desechos, tejido desvitalizado y cuerpos extraños, según sea la naturaleza de la lesión. Estas defensas incluyen la barrera física del tejido mismo y la capacidad de algunas proteínas como la lactoferrina y la transferrina para secuestrar hierro, que es un factor de crecimiento microbiano importante, con lo cual se limita el crecimiento microbiano. Además, el fibrinógeno del líquido inflamatorio tiene la capacidad de atrapar gran número de microbios durante el proceso en que se polimeriza en fibrina.
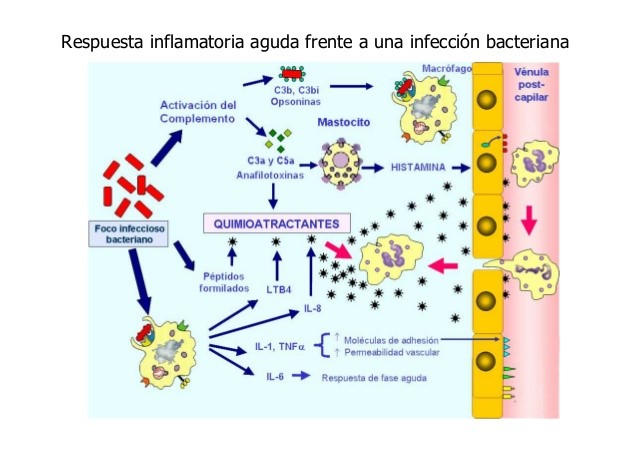
Los microbios también encuentran de inmediato una serie de mecanismos de defensa del hospedador que residen en la inmensa mayoría de los tejidos del cuerpo. Incluyen macrófagos residentes y concentraciones bajas de proteínas del complemento (C) e inmunoglobulinas (anticuerpos).
La interacción de los microbios con estas defensas del hospedador de primera línea conduce a la opsonización, fagocitosis y destrucción microbiana extracelular e intracelular. En concurrencia, se activan las vías del complemento clásica y alterna por contacto directo con los microbios y a través de la unión de ellos con IgM > IgG, que conduce a la liberación de varios fragmentos proteínicos del complemento diferentes que son activos desde el punto de vista biológico y actúan al incrementar en grado notable la permeabilidad vascular.
Al mismo tiempo, se observa la liberación de sustancias que atraen leucocitos polimorfonucleares en el torrente sanguíneo.
La magnitud de la respuesta y el resultado final se relacionan con varios factores:
a) número inicial de microbios
b) índice de proliferación microbiana en relación con la limitación de la proliferación y la destrucción de microorganismos por defensas del hospedador
c) virulencia microbiana
d) potencia de las defensas del hospedador.
Después de la invasión microbiana y de la interacción de microbios con las defensas del hospedador residentes e incorporadas del hospedador, se obtienen distintos resultados finales:
- Erradicación
- Represión que conduce con frecuencia a desarrollo de purulencia (infección crónica
- infección local y regional con o sin diseminación distante de la infección
- infección sistémica (bacteriemia o fungemia). Representa el fracaso de las defensas, se acompaña de una morbilidad y mortalidad considerables
Microorganismos infecciosos
Los microorganismos infecciosos son portadores de antigenos, proteinas capaces de desencadenar una respuesta inmunitaria. Los microorganismos patogenos pueden ser bacterias, hongos, protozoos o algas microscópicas. Además de estos microorganismos, existe otro grupo de partículas acelulares llamados virus, los viriones y los priones.
BACTERIAS:
BACTERIAS: Las bacterias disponen de diferentes armas para provocar las enfermedades. Esquemáticamente, podemos decir que las bacterias pueden originar desórdenes en un organismo:
- Introduciendo en el organismo un veneno, al que se le llama toxina, o segregando diversa sustancia que, sin ser tóxicas en sí mismas, favorecen los procesos de infección.
- Logrando multiplicarse en el organismo viviente; a esto se le llama virulencia.
Entonces, podemos decir que el poder patógeno de una bacteria se resume en: poder tóxico y virulencia.
VIRUS
VIRUS: agente infeccioso microscópico aceluar que solo puede multiplicarse dentro de las celulas de otros organismos. A diferencia de los priones y viroides, los virus se componen de dos o tres partes: su material genético, que porta la información hereditaria, que puede ser ADN o de ARN; una cubierta proteica que protege a estos genes —llamada capside— y en algunos también se puede encontrar una bicapa lipidica que los rodea cuando se encuentran fuera de la célula —denominada envoltura virica—. Los virus varían en su forma, desde simples helicoides o icosaedros hasta estructuras más complejas.
Los virus importantes comprenden adenovirus, citomegalovirus, virus de Epstein-Barr, virus del herpes simple y virus de la varicela zoster.
HONGOS
HONGOS: Los hongos se identifican con colorantes. La identificación inicial se facilita al observar la forma de ramificación y tabicación en muestras teñidas o en cultivos. La identificación final se basa en las características de crecimiento en medios especiales, y asimismo en la capacidad para crecer a una temperatura diferente (25°C contra 37°C). Los hongos importantes para los cirujanos incluyen los que producen infecciones hospitalarias en pacientes quirúrgicos como parte de infecciones polimicrobianas o fungemia, causas raras de infecciones agresivas del tejido blando y los llamados patógenos oportunistas que originan infecciones en hospedadores inmunocomprometidos
USO DE ANTIBIOTICOS:
La profilaxis consiste en administrar un antimicrobiano o varios antes de iniciar ciertos tipos de procedimientos quirúrgicos para reducir el número de microbios que penetran en el tejido o la cavidad corporal. Los fármacos se seleccionan de acuerdo con su actividad contra los microorganismos que quizá se encuentren en el sitio quirúrgico, con base en el conocimiento de la microflora del hospedador.
Por definición, la profilaxis se instituye entre el tiempo inmediato anterior al procedimiento quirúrgico y durante éste; en la inmensa mayoría de los casos sólo se requiere una dosis de un antibiótico y únicamente para ciertos tipos de intervenciones.
TRATAMIENTO EMPÍRICO: muchas veces se instituye tratamiento empírico en sujetos muy graves en los que se identificó un posible sitio de infección y hay septicemia grave o choque septicémico. Siempre el tratamiento empírico debe limitarse a un curso corto del fármaco (tres a cinco días) y suprimirse tan pronto como sea posible con base en los datos microbiológicos (esto es, la ausencia de cultivos positivos) aunado a mejorías del curso clínico del individuo.
De igual forma, en algunos enfermos el tratamiento empírico también se transforma en tratamiento de una infección establecida.
Una estrategia adecuada para la antibioticoterapia incluye la reducción terapéutica, en la cual al principio se elige un régimen antibiótico amplio para luego reducirlo con base en la respuesta del paciente y los resultados de los cultivos. Es importante asegurar que la cobertura antimicrobiana elegida sea adecuada, ya que el retraso en el tratamiento antibiótico apropiado se acompaña de aumento en la mortalidad.
La duración de la administración de un antibiótico debe decidirse al momento de prescribir el régimen farmacológico. La profilaxis se limita a una dosis aislada que se administra de inmediato antes de realizar la incisión. El tratamiento empírico debe limitarse a tres a cinco días o menos y suprimirse si no se descubre la presencia de una infección local o sistémica. En realidad, el uso prolongado de tratamiento antibiótico empírico en pacientes graves con cultivo negativo se relaciona con mortalidad más elevada, lo que subraya la necesidad de suspender el tratamiento cuando no existe evidencia de infección. El abuso de antibióticos en pacientes ambulatorios y hospitalizados se acompaña de efectos económicos cuantiosos por los cuidados de la salud, reacciones adversas secundarias a toxicidad del fármaco y alergias, ocurrencia de nuevas infecciones y desarrollo de resistencia a múltiples fármacos entre patógenos intrahospitalarios.